Sbrigliamento
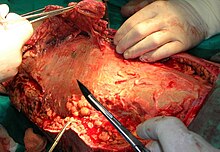
Lo sbrigliamento, o in inglese debridement, è una tecnica medica ed infermieristica che prevede la rimozione di tessuto lacerato, devitalizzato o contaminato.
Descrizione
[modifica | modifica wikitesto]Lo sbrigliamento è la rimozione del tessuto morto, danneggiato o infetto per migliorare la salute del tessuto residuo. Può essere compiuta da un intervento chirurgico per via meccanica, chimica, autolitico o attraverso la terapia larvale, in cui certe specie di larve consumano selettivamente il tessuto necrotico.
In odontoiatria lo sbrigliamento si riferisce alla rimozione di placca e tartaro dentale che si sono accumulati sulla superficie dentale. In questo caso lo sbrigliamento viene eseguito con strumenti che impiegano gli ultrasuoni per fratturare il calcolo, facilitando in tal modo la sua rimozione, nonché con l'utilizzo di utensili come la curette, o da sostanze chimiche come perossido di idrogeno.
Lo sbrigliamento è una parte importante del processo di guarigione delle ferite o gravi ustioni, attuato solitamente da un infermiere specializzato in vulnologia, o da un medico. Tale pratica è anche usata nel trattamento di alcuni tipi di morsi di serpente.
Tipi di sbrigliamento
[modifica | modifica wikitesto]Ci sono alcuni modi per rimuovere il tessuto necrotico e l'eccesso di fibrina[1]:
- Sbrigliamento autolitico: si ricorre a delle medicazioni umide per promuovere l'autolisi tramite enzimi prodotti dall'organismo e dai globuli bianchi del sangue. Il processo di reidratazione associato all'azione enzimatica, permette di ammorbidire e infine liquefare l'escara e le aree necrotiche. Lo sbrigliamento autolitico è selettivo; solo il tessuto necrotico infatti è liquefatto. Si tratta di un processo lento, ma praticamente indolore per il paziente. Lo sbrigliamento autolitico può essere ottenuto con l'uso di medicazioni occlusive o semi-occlusive che mantengono il fluido della ferita a contatto con il tessuto necrotico. Lo sbrigliamento autolitico può essere ottenuto anche con idrocolloidi, idrogel e film trasparenti. È decisamente più efficace nei pazienti con sistema immunitario non compromesso e si adatta a ferite in cui la quantità di tessuto morto non è particolarmente estesa e specialmente a ferite non sovrainfette.[2][3][4]
- Sbrigliamento biologico: la terapia larvale di sbrigliamento si basa sull'utilizzo di larve ad uso medico che si nutrono del tessuto necrotico e quindi puliscono la ferita nel contempo rimuovendo i batteri. Questo tipo di trattamento era stato ampiamente utilizzato nel passato e successivamente discreditato. Tuttavia, nel gennaio 2004, la Food and Drug Administration (FDA) ha approvato l'utilizzo di larve come dispositivo medico.[5][6][7]
- Sbrigliamento enzimatico o chimico: prevede l'uso di alcuni particolari enzimi che promuovono la rimozione del tessuto necrotico. Gli enzimi chimici sono prodotti ad azione rapida. Questi enzimi derivano da microrganismi tra cui i clostridi; oppure derivano dalle piante (ad esempio collagenasi,[8] streptochinasi/streptodornasi,[9] papaina[10] e bromelina).[11] Alcuni di questi sbrigliatori enzimatici sono selettivi, mentre altri non lo sono. Lo sbrigliamento funziona bene sulle ferite (specie le ustioni) con una grande quantità di detriti necrotici o con formazione di escara. Tuttavia, i risultati non sono standardizzabili e l'efficacia è variabile. Pertanto, questo tipo di sbrigliamento viene usato con parsimonia e non è considerato uno standard di cura per il trattamento dell'ustione.[10][12]
- Sbrigliamento meccanico: comporta l'uso di particolari medicazioni, idroterapia (ad esempio l'irrigazione diretta della ferita e l'irrigazione terapeutica con aspirazione) oppure ultrasuoni per rimuovere l'escara di una ferita stabile. Il ricorso all'idroterapia può talvolta comportare un rischio indesiderato di infezione batterica e, nel caso del trattamento di braccia e gambe, comportano il rischio di complicazioni da edema.[13][14]
- Sbrigliamento osmotico: iperosmolarità di alcuni materiali o preparati ipertonici riducono la carica batterica e riequilibrano la composizione dell'essudato[15]
- Sbrigliamento chirurgico: forma di sbrigliamento tramite utilizzo di lame da bisturi o di laser. È il metodo più veloce, in quanto permette al chirurgo di eliminare rapidamente il tessuto necrotico, il tessuto carente e la fibrina. Tecnica di sbrigliamento molto selettiva, permette al chirurgo di avere il controllo completo su quale e quanto tessuto debba essere rimosso e quanto lasciato in sede. Lo sbrigliamento chirurgico può essere eseguito in sala operatoria o al letto del paziente, a seconda dell'estensione del materiale necrotico e della capacità del paziente di tollerare la procedura. In genere il chirurgo esegue il debridement del tessuto fino a portare alla luce tessuto vitale, valutazione che avviene a "colpo d'occhio" in base all'aspetto del tessuto e alla presenza (fuoriuscita) di flusso sanguigno una volta giunti fino al tessuto sano.[16] Questa procedura può comprendere la recentazione o cruentazione della ferita.
Note
[modifica | modifica wikitesto]- ^ Preparazione del letto di ferita (PDF), su lesionicutaneecroniche.it.
- ^ Mosher BA, Cuddigan J, Thomas DR, Boudreau DM, Outcomes of 4 methods of debridement using a decision analysis methodology, in Adv Wound Care, vol. 12, n. 2, 1999, pp. 81-8, PMID 10326360.
- ^ Gwynne B, Newton M, An overview of the common methods of wound debridement, in Br J Nurs, vol. 15, n. 19, 2006, pp. S4–S10, DOI:10.12968/bjon.2006.15.Sup4.22112, PMID 17167375. URL consultato il 12 febbraio 2018.
- ^ McFarland A, Smith F, Wound debridement: a clinical update, in Nurs Stand, vol. 28, n. 52, 2014, pp. 51-8, DOI:10.7748/ns.28.52.51.e9171, PMID 25159977. URL consultato il 12 febbraio 2018.
- ^ Bunkis J, Gherini S, Walton RL, Maggot therapy revisited, in West. J. Med., vol. 142, n. 4, 1985, pp. 554-6, PMC 1306099, PMID 4013272.
- ^ Courtenay M, Church JC, Ryan TJ, Larva therapy in wound management, in J R Soc Med, vol. 93, n. 2, 2000, pp. 72-4, DOI:10.1177/014107680009300206, PMC 1288068, PMID 10740573. URL consultato il 13 febbraio 2018.
- ^ Sherman RA, Maggot therapy takes us back to the future of wound care: new and improved maggot therapy for the 21st century, in J Diabetes Sci Technol, vol. 3, n. 2, 2009, pp. 336-44, DOI:10.1177/193229680900300215, PMC 2771513, PMID 20144365. URL consultato il 13 febbraio 2018.
- ^ Ramundo J, Gray M, Collagenase for enzymatic debridement: a systematic review, in J Wound Ostomy Continence Nurs, vol. 36, 6 Suppl, 2009, pp. S4–11, DOI:10.1097/WON.0b013e3181bfdf83, PMID 19918148. URL consultato il 12 febbraio 2018.
- ^ Rutter PM, Carpenter B, Hill SS, Locke IC, Varidase: the science behind the medicament, in J Wound Care, vol. 9, n. 5, 2000, pp. 223-6, DOI:10.12968/jowc.2000.9.5.25979, PMID 11933332. URL consultato il 12 febbraio 2018.
- ^ a b Langer V, Bhandari PS, Rajagopalan S, Mukherjee MK, Enzymatic debridement of large burn wounds with papain-urea: Is it safe?, in Med J Armed Forces India, vol. 69, n. 2, 2013, pp. 144-50, DOI:10.1016/j.mjafi.2012.09.001, PMC 3862849, PMID 24600088. URL consultato il 12 febbraio 2018.
- ^ Pavan R, Jain S, Shraddha, Kumar A, Properties and therapeutic application of bromelain: a review, in Biotechnol Res Int, vol. 2012, 2012, p. 976203, DOI:10.1155/2012/976203, PMC 3529416, PMID 23304525. URL consultato il 12 febbraio 2018.
- ^ Ramundo J, Gray M, Enzymatic wound debridement, in J Wound Ostomy Continence Nurs, vol. 35, n. 3, 2008, pp. 273-80, DOI:10.1097/01.WON.0000319125.21854.78, PMID 18496083. URL consultato il 12 febbraio 2018.
- ^ Moore Z, Mechanical debridement: a brief overview, in Br J Nurs, vol. 24, n. 12, 2015, pp. S38, S40, DOI:10.12968/bjon.2015.24.Sup12.S38, PMID 26110988. URL consultato il 13 febbraio 2018.
- ^ Haasper C, Buttaro M, Hozack W, Aboltins CA, Borens O, Callaghan JJ, Ivo de Carvalho P, Chang Y, Corona P, Da Rin F, Esposito S, Fehring TK, Flores Sanchez X, Lee GC, Martinez-Pastor JC, Mortazavi SM, Noiseux NO, Peng KT, Schutte HD, Schweitzer D, Trebse R, Tsiridis E, Whiteside L, Irrigation and debridement, in J. Orthop. Res., 32 Suppl 1, 2014, pp. S130–5, DOI:10.1002/jor.22556, PMID 24464886. URL consultato il 13 febbraio 2018.
- ^ Doerler M, Reich-Schupke S, Altmeyer P, Stücker M, Impact on wound healing and efficacy of various leg ulcer debridement techniques, in J Dtsch Dermatol Ges, vol. 10, n. 9, 2012, pp. 624-32, DOI:10.1111/j.1610-0387.2012.07952.x, PMID 22591415. URL consultato il 13 febbraio 2018.
- ^ Hakkarainen TW, Kopari NM, Pham TN, Evans HL, Necrotizing soft tissue infections: review and current concepts in treatment, systems of care, and outcomes, in Curr Probl Surg, vol. 51, n. 8, 2014, pp. 344-62, DOI:10.1067/j.cpsurg.2014.06.001, PMC 4199388, PMID 25069713. URL consultato il 12 febbraio 2018.
Voci correlate
[modifica | modifica wikitesto]Altri progetti
[modifica | modifica wikitesto] Wikimedia Commons contiene immagini o altri file su sbrigliamento
Wikimedia Commons contiene immagini o altri file su sbrigliamento
Collegamenti esterni
[modifica | modifica wikitesto]- (EN) debridement, su Enciclopedia Britannica, Encyclopædia Britannica, Inc.
